-
- Ce este glaucomul?
- Clasificarea glaucomului
- Cum se manifesta glaucomul?
- Investigatiile necesare pentru diagnosticarea si urmarirea evolutiei glaucomului
- Tratamentul trebuie individualizat in functie de stadiul bolii
- Tratamentul medicamentos
- Operatia de glaucom
- Recomandari dupa operatia de glaucom

Ce este glaucomul?
Glaucomul este o afectiune oculara cronica, de cele mai multe ori bilaterala asociata cu cresterea presiunii intraoculare peste nivelul suportat de nervul optic, care determina in timp deteriorarea acestuia. Daca presiunea intraoculara se mentine crescuta, se ajunge si la orbire. Exista o forma de glaucom cu tensiune normala, in acest caz afectiunea fiind mai dificil de diagnosticat si de tratat.
Glaucomul poate sa apara la orice varsta, chiar si la copil, dar este mai frecvent la persoanele cu varste peste 40 de ani. De asemenea, la persoanele care au mai avut in familie cazuri de glaucom riscul de aparitie al bolii este mai frecvent. Este o boala progresiva care dureaza toata viata, pentru care nu se cunoaste inca niciun tratament care sa o poata vindeca. Insa, cu un tratament corect, vederea poate fi pastrata pentru toata viata. In cazul in care tratamentul medicamentos nu da rezultate, este recomandata operatia de glaucom.
FACTORI DE RISC GLAUCOM
Printre factorii de risc cunoscuți pentru apariția și progresia glaucomului se regăsesc: valoarea tensiunii intraoculare, grosimea centrală a corneei (o cornee mai subțire se poate asocia cu un risc mai mare de glaucom), vârsta, rasa, antecedentele familiale (prezența glaucomului la rude de gradul 1 se poate asocia cu un risc de 4-5 ori mai mare de a dezvolta glaucom), afecțiuni vasculare (ex: hipotensiunea arterială), miopia, diabetul zaharat.
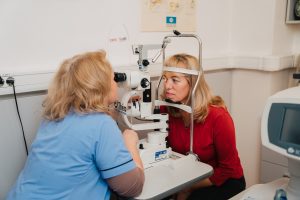
Diagnosticarea acestei afecțiuni presupune un examen clinic complet care să includă şi măsurarea tensiunii intraoculare (de preferat cu un aplanotonometru Goldmann, adică prin contact), evaluarea aspectului discului optic (excavația nervului optic), evaluarea unghiului iridocornean. Examenul clinic trebuie completat cu investigații specifice pentru evaluarea funcțională (câmp vizual/perimetrie computerizată) și structurală (tomografie de nerv optic și retină, analiza celulelor ganglionare retiniene) a nervului optic, precum și alte investigații în funcție de subtipul de glaucom suspectat (ex.: Pentacam pentru evaluarea parametrilor camerei anterioare, inclusiv a unghiului).
După stabilirea diagnosticului, se instituie tratamentul corespunzător, în funcție de subtipul glaucomului și stadiul acestuia: picături pentru glaucom, tratament laser, tratament chirurgical.
Este important de reținut că această afecțiune nu se vindecă, scopul tratamentului fiind de a stopa sau de a reduce riscul de progresie. Glaucomul necesită monitorizare periodică și repetarea investigațiilor pentru nervul optic la intervale prestabilite de timp.
Clasificarea glaucomului:
- Glaucom congenital – este o afectiune rara (1/10.000 nasteri), bilaterala in 75% din cazuri, afectand mai frecvent sexul masculin. Se asociaza cu anomalii genetice. Trebuie monitorizat cu atentie pentru ca poate conduce frecvent la handicap vizual sever;
- Glaucom primitiv cu unghi deschis (GPUD) – 60% din cazuri. Se asociaza cu valori ale presiunii intraoculare (PIO) mai mari de 21 mm Hg, prezenta alterarilor specifice ale campului vizual si a unghiului deschis al camerei anterioare la gonioscopie in absenta altor cauze ale glaucomului;
- Glaucom primitiv cu unghi inchis (GPUI) – 20% din cazuri (conformatie anatomica = ochi mai mic, avand unghiul camerei anterioare sub 25 grade, frecvent pacienti cu hipermetropie). Evolutia si clinica glaucomului primitiv cu unghi deschis este mai dramatica comparativ cu cea a GPUD, existand 2 forme de inchidere a unghiului: atacul acut de glaucom si glaucomul malign;
- Glaucom secundar cu unghi deschis: de cauza oculara (exfoliativ, pigmentar, inflamator, posttraumatic, asociat cu tumori intraoculare, hemoragie oculara, indus cristalinian) sau iatrogen (determinat de tratamentul cortizonic, postlaser));
- Glaucomul secundar cu unghi inchis: cu bloc pupilar (determinat de cataracta intumescenta) sau fara bloc pupilar (glaucomul neovascular, postinflamator);
GLAUCOM CONGENITAL/LA COPII:
- Glaucom primitiv congenital – debut de la naștere până la vârsta de 2 ani: este cauzat de dezvoltarea incompletă a trabeculului înainte sau imediat după naștere. Acest subtip poate fi lipsit de simptome, dar se caracterizează prin următoarele semne: ochii sunt măriți (buftalmie), lăcrimare, edem cornean (ochiul are aspect albicios/lăptos);
- Glaucom juvenil precoce – debut între vârsta de 2 ani şi pubertate. Acest subtip este de obicei asimptomatic şi, spre deosebire de subtipul precedent, nu se asociază cu mărirea ochilor;
- Glaucom secundar la copii – se poate asocia cu următoarele afecțiuni: Anomalie/Sindrom Axenfeld-Reger, Anomalie/Sindrom Peters, Aniridie, Microftalmie, Microcornee, boli de țesut conjunctiv (ex: sindrom Marfan), boli metabolice (ex: Homocistinurie), uveită, traumatism ocular, indus de tratament cu antiinflamator steroidian, tumori, retinopatie de prematuritate, chirurgia cataractei la copii.
GLAUCOM PRIMITIV CU UNGHI DESCHIS
Glaucomul primitiv cu unghi deschis este o neuropatie optică progresivă, cronică, caracterizată prin modificări ale nervului optic, în absența altor afecțiuni oculare. Se poate caracteriza prin tensiune mare intraoculară sau tensiunea poate să aibă valori normale (glaucom normotensiv).
GLAUCOM SECUNDAR CU UNGHI DESCHIS:
- Secundar unor afecțiuni oculare:
- Glaucom pseudoexfoliativ – determinat de depunerea unui material fibrilo-granular la nivelul structurilor oculare. Debutează, de obicei, după vârsta de 60 de ani şi poate afecta unul sau ambii ochi. Este de regulă asimptomatic până în stadiile avansate;
- Glaucom pigmentar – determinat de depunerea de melanină (pigment eliberat de la nivelul irisului) la nivelul trabeculului. Poate să apară după vârsta de 30 de ani;
- Glaucom facolitic – se asociază cu prezenţa unei cataracte hipermature;
- Glaucom facoanafilactic – secundar unei inflamații induse de proteine cristaliniene;
- Glaucom secundar unei hemoragii intraoculare;
- Glaucom uveitic – pacientul poate acuza durere oculară, fotofobie, vedere scăzută;
- Glaucom neovascular – inițial debutează ca un glaucom cu unghi deschis şi ulterior poate evolua cu închiderea unghiului. Poate apărea în caz de ocluzii vasculare retiniene, retinopatie diabetică proliferativă, dezlipire veche de retină etc.;
- Glaucom secundar unor tumori intraoculare;
- Glaucom secundar cu unghi deschis posttraumatic – după traumatisme oculare contuzive sau perforante.
- Glaucom secundar indus de tratamentul corticosteroid – riscul crește cu creșterea duratei de tratament, iar pacientul poate acuza durere oculară, vedere în ceață, hiperemie oculară (ochi roșu);
- Glaucom secundar creșterii presiunii în venele episclerale. Poate apărea în orbitopatie de cauză endocrinologică, fistulă arterio-venoasa intracraniană etc.
GLAUCOM PRIMITIV CU UNGHI ÎNCHIS
Factorul de risc cel mai mare este o profunzime redusă a camerei anterioare a ochiului. Acest subtip de glaucom este definit de contactul între iris şi trabecul, urmat de creșterea presiunii intraoculare. Poate apărea prin bloc pupilar sau se poate asocia cu configurația de iris în platou. Închiderea unghiului poate să fie intermitentă, acută sau cronică.
GLAUCOM SECUNDAR CU UNGHI ÎNCHIS:

- Prin bloc pupilar – poate fi determinat de: cataractă intumescentă, sinechii periferice posterioare, implant cristalinian de cameră anterioară;
- Fără bloc pupilar:
- Glaucom neovascular;
- Sindrom endotelial iridocornean;
- Proliferare fibroasă sau epitelială – după intervenții chirurgicale în segmentul anterior al ochiului sau după traumatisme oculare perforante;
- Glaucomul malign (bloc ciliar) – determinat de rotația anterioară a corpului ciliar ce poate apărea spontan sau după intervenții chirurgicale intraoculare;
- Secundar unor tumori intraoculare.
Simptomele glaucomului
Glaucomul este o boala “vicleana”, care de cele mai multe ori nu prezinta niciun semn bolnavului, astfel ca in momentul in care bolnavul constata sau constientizeaza o inrautatire a vederii, de cele mai multe ori este prea tarziu. Orice pierdere a vederii care s-a produs pana in momentul diagnosticului si al inceperii tratamentului este ireversibila.
Cauzele glaucomului nu se cunosc exact, insa printre factorii de risc putem mentiona: varsta (frecvent peste 45-50 ani), ereditatea, miopia, rasa neagra, raport c/d al papilei nervului optic crescut sau asimetric.
Cum glaucomul nu prezinta simptome, singurul mod de a descoperi aceasta afectiune din timp este de a efectua controale periodice si investigatii specifice la medicul oftalmolog. Datorita evolutiei tehnologice avem la dispozitie diverse echipamente si metode moderne de a diagnostica din vreme glaucomul.
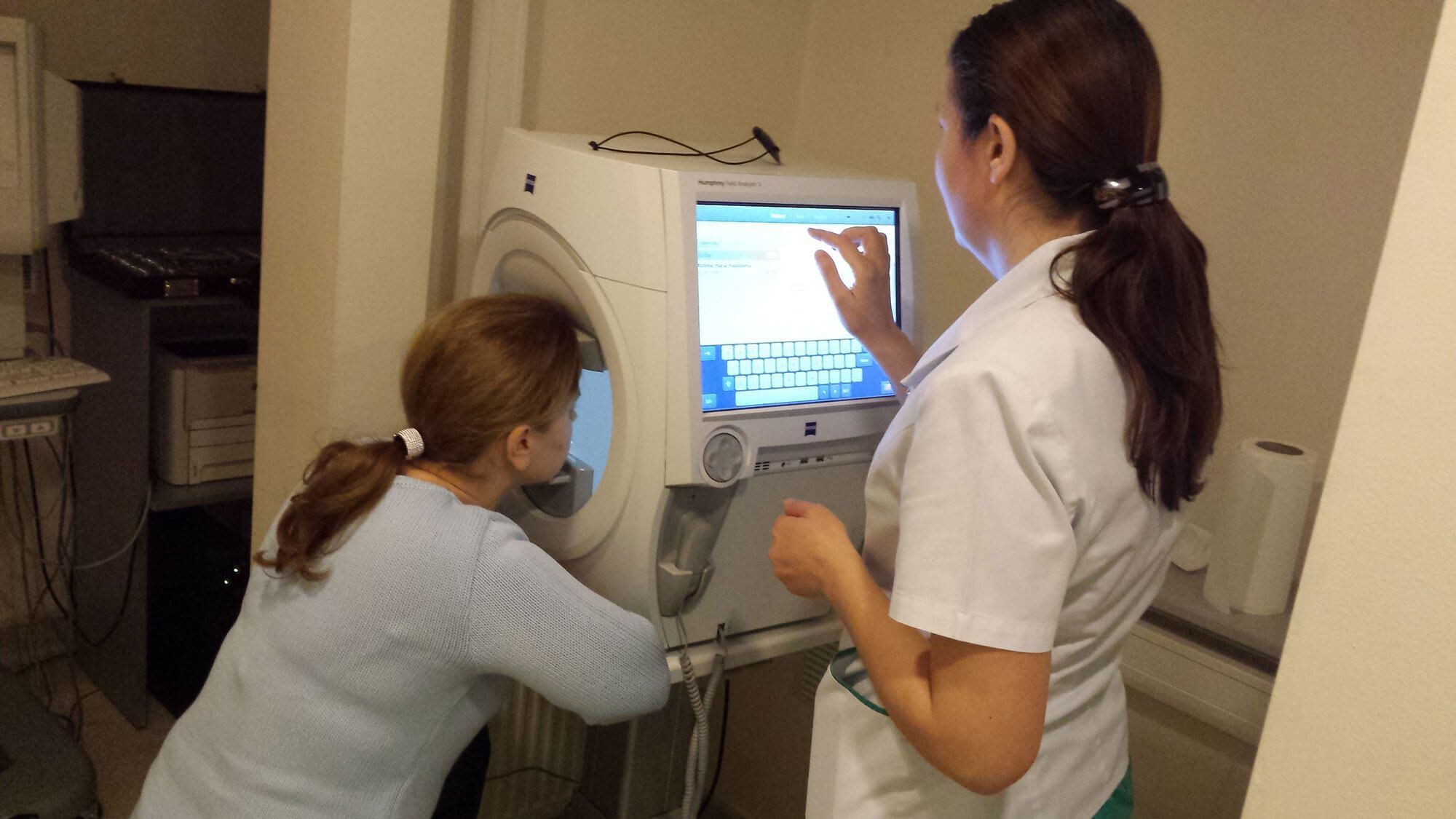
Un astfel de exemplu este examenul de camp vizual care ne arata cum functioneaza nervul optic. Tomografia de nerv optic ne permite sa verificam cu ajutorul laserului starea fibrelor nervoase ale nervului optic. Astfel, putem diagnostica glaucomul inainte ca acesta sa aiba manifestari clinice si putem avea o predictibilitate asupra riscului de a face glaucom. In cazul in care glaucomul este deja diagnosticat, tomografia de nerv optic ne ajuta sa stim cat de afectat este nervul optic, daca tratamentul este eficient, mai simplu spus ne ajuta sa monitorizam corect evolutia bolii.
MĂRIMEA OCHILOR – SEMN AL GLAUCOMULUI CONGENITAL
Glaucomul primitiv congenital poate apărea la 1 din aproximativ 15000 de nașteri, este mai frecvent la sexul masculin și în aproximativ 70% din cazuri este bilateral. Nu este întotdeauna simptomatic, dar copilul poate sa fie agitat, plânge mai mult, îl deranjează lumina și are tendința să se frece frecvent la ochi. Ochii sunt măriți, iar corneea prezintă edem, ceea ce conferă un aspect «lăptos» ochiului. Tratamentul este chirurgical.
VEDERE ÎN TUNEL SAU ÎNGUSTAREA CÂMPULUI VIZUAL – SIMPTOME ALE GLAUCOMULUI CU UNGHI DESCHIS

În glaucomul primitiv cu unghi deschis, atât etiologia, cât şi mecanismul patogenic sunt necunoscute. Este întâlnit cu o incidență mai mare după vârsta de 50 de ani și se consideră că riscul de progresie este mai mare cu cât vârsta este mai înaintată.
Studiile au arătat o creștere a riscului de progresie cu aproximativ 50% după vârsta de 70 de ani, iar în cazul glaucomului netratat, progresia este mult mai rapidă cu cât pacientul este mai în vârstă. De regulă, acest tip de glaucom este asimptomatic până când o mare parte din nervul optic este afectat, iar atunci pacientul va acuza senzație de îngustare a câmpului vizual sau de vedere în tunel.
În glaucomul primitiv cu unghi deschis şi tensiune intraoculară mare tratamentul inițial este reprezentat de picături antiglaucomatoase ce au ca efect scăderea tensiunii oculare la un nivel la care riscul de progresie să fie minim/absent.
Celelalte opțiuni terapeutice disponibile, atunci când tratamentul medicamentos este insuficient pentru controlarea tensiunii, sunt: trabeculoplastia laser, tratament chirurgical (trabeculectomie, implant de șunturi, valve), proceduri ciclodistructive.
În glaucomul primitiv cu unghi deschis și tensiune intraoculară normală (normotensiv) debutul este mai precoce, putând fi întâlnit după vârsta de 35 de ani. Opțiunile de tratament sunt aceleași ca și la glaucomul cu tensiune mare.
HALOURI ÎN JURUL SURSELOR LUMINOASE – SIMPTOM AL GLAUCOMULUI PIGMENTAR
Glaucomul pigmentar este asociat cu pierderea de pigment de pe suprafața posterioară a irisului și depunerea acestuia la nivelul trabeculului. Acest proces este urmat de reducerea scurgerii umorului apos și creșterea consecutivă a tensiunii intraoculare. Debutul este între 40 și 50 de ani, este mai frecvent la bărbați și la persoanele cu miopie. Prevalența acestui tip de glaucom în populația generală este de aproximativ 1%.
Pacientul este de regulă asimptomatic în perioada de început a bolii, majoritatea fiind diagnosticați în urma unui control de rutină. Unii pacienți pot descrie vedere neclară sau halouri în jurul surselor de lumină după exerciții fizice sau după expunere la întuneric.
Opțiunile terapeutice sunt aceleași ca la glaucomul primitiv cu unghi deschis, cu mențiunea că răspunsul la trabeculoplastia laser poate să fie mai slab și pe o perioadă mai scurtă comparativ cu glaucomul primitiv.
OCHI ROȘU, DUREROS, CU SCĂDERE DE VEDERE, GREAȚĂ, VĂRSĂTURI – SIMPTOME ALE GLAUCOMULUI ACUT CU UNGHI ÎNCHIS
Închiderea unghiului iridocornean apare prin apoziție (contact) între iris și trabecul, aceasta fiind urmată de creșterea tensiunii oculare. Debutul simptomatologiei este brusc și include ochi, roșu, dureros, cu scădere de vedere, cefalee, greață, vărsături, halouri în jurul surselor de lumină.
Așa cum am menționat și în rândurile de mai sus, reprezintă o urgență medicală deoarece în lipsa tratamentului instituit la timp, va duce la orbire ireversibilă. Prognosticul bolii depinde de rapiditatea cu care se inițiază tratamentul adecvat.
Incidența este sub 1% în populația generala, este mai frecvent la femei, mai ales după vârsta de 40 de ani și la persoanele cu hipermetropie.
Tratamentul inițial este medicamentos, fiind asociată apoi o procedură de iridotomie laser ce trebuie efectuată pe ambii ochi datorită riscului de atac de glaucom și pe cel de-al doilea ochi. În cazul în care tensiunea nu se poate controla doar prin aceste tratamente, este necesară intervenția chirurgicala (trabeculectomie, chirurgia cataractei).
DUREREA OCULARĂ – SIMPTOM ÎN GLAUCOMUL NEOVASCULAR
Glaucomul neovascular este mai frecvent întâlnit la pacienții în vârsta și, în general, are un prognostic rezervat. Se asociază cu apariția de neovase la nivelul irisului şi unghiului iridocornean, urmată de formarea unei membrane fibrovasculare ce va bloca progresiv trabeculul.
În fazele inițiale evoluează ca un glaucom cu unghi deschis, cu simptomatologie absentă sau minimă, pentru ca în fazele avansate, prin închiderea unghiului iridocornean, simptomatologia să devină accentuată.
Pacientul poate acuza durere oculară intensă, cefalee, fotofobie, scăderea semnificativă a vederii, greață, vărsături. De regulă, în acest stadiu, tensiunea poate să depășească valori de 50 mmHg.
Fiind un glaucom secundar, tratamentul trebuie orientat către afecțiunea de bază (cea care a dus la apariția glaucomului – de ex: retinopatie diabetică proliferativă, ocluzii vasculare retiniene etc) şi către controlul tensiunii oculare. Pacientul va necesita, pe lângă tratamentul medicamentos, fotocoagulare laser retiniană, injecții intraoculare cu factori anti-VEGF, tratament chirurgical sau proceduri ciclodistructive.
Investigatiile necesare pentru diagnosticarea si urmarirea evolutiei glaucomului

Din fericire, in zilele noastre exista metode eficiente de diagnosticare, la timp, a glaucomului, cu conditia ca fiecare persoana care are peste 40 de ani sa mearga la oftalmolog periodic si sa efectueze investigatii ca: masurarea presiunii intraoculare, examinarea fundului de ochi, examen al campului vizual, tomografie de nerv optic (evaluarea starii fibrelor nervoase ale nervului optic), pahimetrie, Pentacam, etc.
Pentru diagnosticarea si urmarirea evolutiei glaucomului sunt necesare urmatoarele investigatii:
- Masurarea tensiunii intraoculare (TIO) (preferabil prin aplanotonometrie Goldmann), valorile normale sunt intre 10-21 mmHg;
- Pentacam – cu ajutorul acestui aparat putem verifica daca anatomia ochiului favorizeaza aparitia glaucomului sau daca valoarea tensiunii oculare este potrivita ochiului respectiv;
- Gonioscopia – prin care se evalueaza unghiul camerei anterioare (deschis sau inchis) si prezenta modificarilor, deoarece tratamentul este diferit pentru cele doua forme de glaucom (cu unghi deschis sau cu unghi inchis);
- Examinarea fundului de ochi (FO) prin care se determina raportul c/d, aspectul vaselor de sange retiniene, prezenta hemoragiilor pe discul optic. Aceasta investigatie se realizeaza cu picaturi pentru dilatarea pupilei;
- Stereofografia fundului de ochi – pentru a monitoriza modificarile discului optic;
- Perimetria computerizata (camp vizual) – ne arata modificarile functionale ale nervului optic. Glaucomul debuteaza in zona periferica nazala (acea zona unde in vedere binoculara campurile vizuale ale celor 2 ochi se suprapun), iar pacientul initial nu le percepe. Ulterior, glaucomul avanseaza, iar in stadiile finale, ramane doar o insula de vedere temporara;
- Pahimetria corneana – prin care se masoara grosimea corneei. Corneea subtire este factor de risc pentru progresia galucomului;
- Explorari imagistice ale nervului optic: tomografia laser in coerenta optica (OCT) a nervului optic sau a retinei. Aceste investigatii permit detectarea modificarilor structurale de la nivelul fibrelor nervului optic, care le preced cu 3-5 ani pe cele functionale.
Este foarte important diagnosticul precoce si corect al glaucomului, precum si prevenirea progresiei bolii prin controale oftalmologice repetate. Tensiunea intraoculara si examenul fund de ochi trebuie realizate la toate controalele. In egala masura, sunt necesare 6 examinari in primii 2 ani de la diagnostic a campului vizual (CV), apoi la fiecare 6 luni. Tomografia in coerenta optica (OCT) si Pentacam se efectueaza in functie de recomandarea medicului. Este foarte important ca rezultatele investigatiilor (CV, OCT) sa fie vazute de un medic oftalmolog, ele trebuie interpretate in context clinic si nu inlocuiesc, sub nicio forma, consultul oftalmologic.
Tratamentul glaucomului

Scopul tratamentului antiglaucomatos este conservarea functiei vizuale si a calitatii vietii pacientului. Tratamentul trebuie individualizat in functie de stadiul bolii, severitatea afectarii functionale precum si functie de varsta pacientului la momentul diagnosticului. Tratamentul trebuie permanent evaluat in functie de rata de progresie a bolii.
Cel mai important factor de risc in glaucom este considerat a fi tensiunea intraoculara crescuta, drept urmare scopul tratamentului este scaderea valorii acesteia prin atingerea „presiunii intraoculare tinta” (acea valoare a PIO la care boala glaucomatoasa nu mai avanseaza sau modificarile sunt minime), dar trebuie sa avem in vedere si imbunatatirea microcirculatiei la nivelul nervului optic si neuroprotectia lui.
Alegerea celui mai adecvat tratament pentru fiecare pacient depinde de tipul de glaucom sau de stadiul de evolutie al bolii:
- Medicamentos local (picaturi) – la glaucom primitiv cu unghi deschis si la glaucom secundar cu unghi deschis. Picaturile se vor administra zilnic, la ora fixa, in functie de indicatia medicului (la interval de 8 ore, 12 ore sau 24 ore) toata viata;
- Medicamentos general – la atacul acut de glaucom si pre sau postoperatoriu. Se vor administra comprimate sau perfuzii venoase cu scopul de a scadea tensiunea intraoculara;
- Laser
- la glaucom primitiv cu unghi inchis (iridotomie, iridoplastie). Trebuie practicata iridotomia si la ochiul congener celui care a facut atac de glaucom pentru a preveni la acest ochi un posibil atac de glaucom
- la glaucom primitiv cu unghi deschis (trabeculoplastie, iridoplastie);
- in toate formele de glaucom insuficient controlate prin tratament medicamentos si/sau chirurgical se poate practica SUBCICLOFOTOCOAGULARE LASER, o procedura de ultima generatie disponibila in clinica AMA Optimex. Aceasta procedura ne permite printr-o interventie de scurta durata si cu riscuri minime reducerea tensiunii oculare la pacientii cu glaucom. Interventia se realizeaza sub anestezie locala, nu este dureroasa si nu necesita incizie (taierea ochiului).
- Chirurgical
- in glaucomul congenital (prima intentie),
- in atacul acut de glaucom (nu raspunde la tratament laser si medicamentos),
- in glaucom primitiv cu unghi deschis (decompensat medicamentos, precum si la pacientii necomplianti la tratament sau la cei cu valori aproape normale ale PI , dar la care glaucomul continua sa avanseze).
Tratament Glaucom
Este important de stiut ca majoritatea medicamentelor sunt eficiente in reducerea presiunii intraoculare. Cele mai multe medicamente de acest tip se prezinta sub forma de picaturi pentru ochi. Acestea sunt usor de administrat, o data sau de mai multe ori pe zi. Daca aceste coliruri nu controleaza suficient evolutia bolii, se recurge la tratamentul laser si apoi chirurgical.
Trebuie inteles faptul ca pentru a avea un rezultat bun in pastrarea unei vederi cat mai bune, trebuie sa existe o seriozitate crescuta din partea pacientului. Pacientul trebuie sa respecte cu strictete tratamentul prescris si sa mearga cu regularitate la control la medicul oftalmolog. Controalele se vor efectua la diverse perioade de timp, functie de caz pentru a se masura presiunea intraoculara si a face un examen al fundului de ochi, iar o data la 6 luni sa face un examen al campului vizual.
Trebuie retinut faptul ca glaucomul se poate agrava fara ca pacientul sa-si dea seama, de aceea este foarte importanta administrarea zilnica a tratamentului. Pacientul glaucomatos trebuie luat in evidenta si de catre medicul de familie. Acesta trebuie sa stie cand sa trimita un pacient de urgenta la oftalmolog, avand in vedere ca, de exemplu, in atacul de glaucom, pe langa simptomele oculare (vedere incetosata ce poate scadea rapid, halouri colorate in jurul surselor de lumina, dureri oculare si perioculare) apar si simptome generale ce pot domina tabloul (greturi, varsaturi, adinamie, bradicardie, extremitati reci), facand astfel mai greu diagnosticul diferential.
Tratamentul antiglaucomatos este scump, dar inscrierea la medicul de familie asigura pacientului accesul la medicamente compensate, majoritatea medicamentelor antiglaucomatoase sunt gratuite.
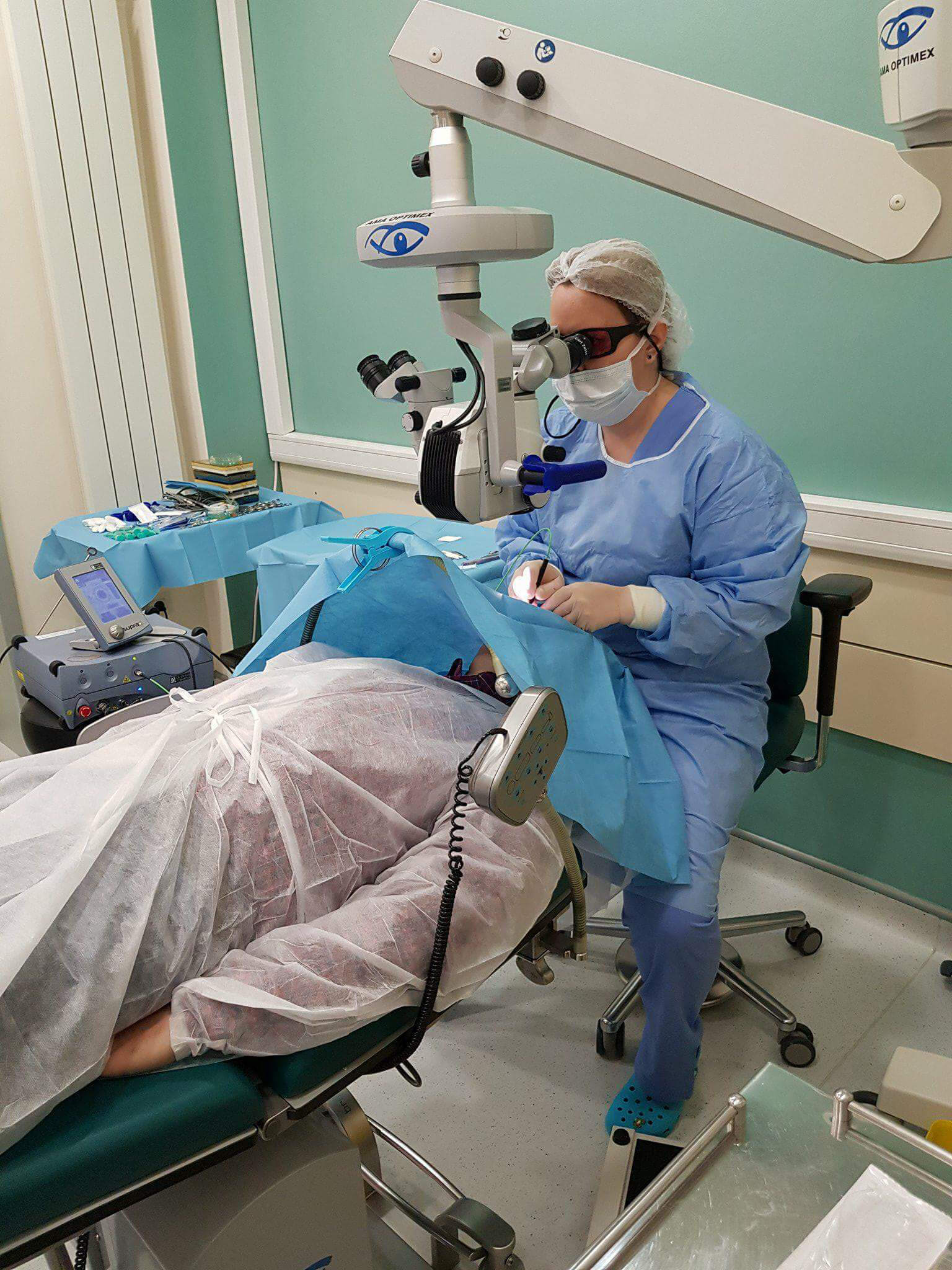
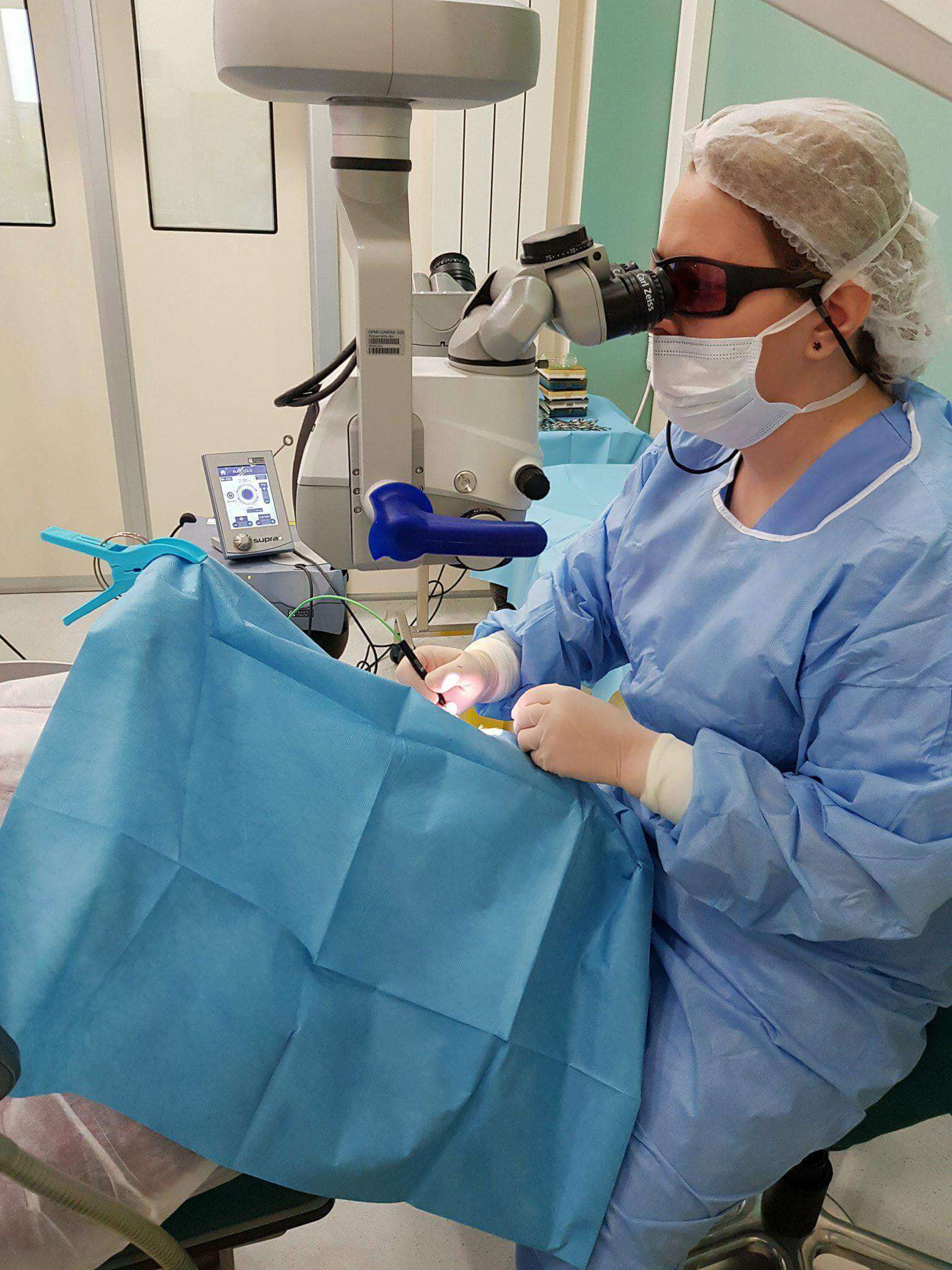
Operatia de glaucom
In cazul in care tratamenul medicamentos sau laser nu da rezultate cu privire la scaderea presiunii intraoculare este nevoie de operatie. Dupa operatia de glaucom se asteapta scaderea presiunii intraoculare, exista totusi posibilitatea sa fie nevoie si dupa operatie de tratament medicamentos.
COMPLICATII SI RECOMANDARI
Vezi analize necesare
COMPLICATII (DIN FERICIRE FOARTE RARE):
- inflamatii
- infectii
- endoftalmita
- ochi rosu
- cataracta
- decolare de coroida
- durere oculara
- hipotonie oculara (ochi moale)
- hemoragie intraoculara sau conjunctivala
- ineficienta trabeculectomie (nu scade tensiunea intraoculara)
RECOMANDARI DUPA OPERATIA DE GLAUCOM
- este interzisa expunerea la praf, vant
- este interzis inotul (piscina, lac, mare) timp de 6-8 saptamani.
- in primele 2 saptamani dupa operatie se recomanda ajutor la spalatul pe cap pentru a nu intra apa in ochi.
- este interzis machiatul ochilor 6 saptamani
- este interzis frecatul la ochi (trebuie evitat pentru 3-4 luni)
- sunt interzise traumatismele locale, eforturile fizice intense, mai ales in primele 6-8 saptamani
Controalele de a doua zi si o saptamana dupa operatia de glaucom sunt gratuite. La 6 saptamani se plateste consult. Controale postoperatorii obligatorii sunt: prima zi dupa operatie, la 6 saptamani si apoi de 2 ori pe an. Functie de caz aceste date suporta modificare. Despre complicatii, riscuri, rezultate, pacientul este informat cu ocazia consultului preoperator. Pentru orice nelamurire sau informatie contactati pe una dintre asistentele noastre.
Concluzie: glaucomul este o boala “insidioasa”, fara manifestari zgomotoase, cu o incidenta din ce in ce mai crescuta, care netratata corect duce la orbire permanenta si ireversibila. Vizitele periodice la medicul oftalmolog, investigatiile complete si corecte, tratamentul corect administrat in functie de caz, efectuat cu seriozitate de catre pacient pot preveni efectele nedorite ale acestei boli.